 Fot. archiwum Operacja z początku XIX w.
Fot. archiwum Operacja z początku XIX w.
Od zawsze ludzie potrzebowali pomocy medycznej, ale niektóre dawne sposoby leczenia mogą przyprawić o dreszcze, a standardowe dziś zabiegi kiedyś wcale nie były oczywiste.
ył 10 września 1898 r. Cesarzowa Austrii Elżbieta Bawarska incognito przebywała w Genewie i wybierała sie właśnie na wycieczkę statkiem po Jeziorze Genewskim. W towarzystwie damy dworu, hrabiny Irmy Sztaray, spacerowała po molo, gdy podszedł do niej młody człowiek i znienacka dźgnął ją w pierś ostrym narzędziem. Cesarzowa upadła, ale za moment wstała, powiedziała, że nic jej nie jest, poprawiła kapelusz i ruszyła dalej, by zdążyć na statek. Dopiero na pokładzie zemdlała. Była blada i dla hrabiny Sztaray stało się jasne, że coś jej dolega.
Poproszono kapitana, by zawrócił do portu. Hrabina poluzowała gorset cesarzowej, żeby jej ulżyć, ale wtedy Sissi (tak nazywano Elżbietę) znowu zemdlała. Na jej ubraniu pojawiła się niewielka plamka krwi. Gdy parowiec przybił do przystani, Elżbieta została przeniesiona na prowizorycznych noszach do hotelu Beau Rivage, w którym mieszkała. Tam lekarz stwierdził zgon.
Podczas sekcji znaleziono ranę kłutą głębokości 8,5 cm po lewej stronie na wysokości czwartego żebra. Rana przechodziła przez płuco i serce, wywołując krwotok wewnętrzny. Jak było możliwe, że Elżbieta z przebitym sercem żyła tak długo? I w dodatku mogła się poruszać, a nawet spieszyć na statek?
Nie ruszać serca!
Przypadek cesarzowej przeanalizował po latach holenderski chirurg Arnold van de Laar i opisał w swojej książce „Pod nóż. 28 niezwykłych operacji w historii chirurgii”. Autor zwraca uwagę, że Sissi była w bardzo dobrej formie fizycznej. Dbała o siebie, nie paliła papierosów, gimnastykowała się i jeździła konno. Dobra kondycja pozwalała jej zadziwiająco dobrze znieść zadaną ranę.
Dodatkowo atak nieznajomego mężczyzny wywołał u cesarzowej stan podniecenia, który zmobilizował organizm. Sissi nie chciała spóźnić się na statek, więc zmusiła się do wstania i pospieszyła na molo. Podniecenie pobudziło część układu nerwowego zwaną układem współczulnym. Nadnercza zaczęły wydzielać adrenalinę, która dodała Elżbiecie energii.
Sissi zemdlała dopiero na statku. Spowodowane to było tzw. wstrząsem kardiogennym, czego objawem była także wspominana przez hrabinę bladość. Po chwili jednak Elżbieta odzyskała przytomność. Stało się tak, bo w pozycji leżącej krew lepiej dopływała z nóg do serca. Sissi cały czas żyła, poruszała się i mogła rozmawiać, bo jej ciało ściśnięte było gorsetem. Sprawiał on, że w górnej części ciała, a więc także w sercu, było więcej krwi. Gdy hrabina poluzowała gorset cesarzowej, krew wypływająca ze zranionego serca rozlała się po całym ciele. Serce biło coraz szybciej, ale nie przetaczało tyle krwi, ile było potrzeba. Ciśnienie znowu spadło. Cesarzowa zmarła.
Schwytany przez policję zamachowiec okazał się młodym Włochem o nazwisku Luigi Lucheni. Był anarchistą i chciał zabić jakiegoś przedstawiciela rodziny panującej, nieważne której. Z prasy dowiedział się, że w Genewie przebywa Elżbieta, więc zaczaił się na nią. Zamachu dokonał przy użyciu trójkątnego pilnika. Skazano go na dożywocie, a w 1910 r. popełnił samobójstwo w celi.
Czy Elżbieta miałaby szansę przeżyć, gdyby tuż po zranieniu trafiła do szpitala? Nie bardzo. Jak pisze van de Laar, w tamtym czasie obowiązywała starodawna zasada, że nie operuje się serca. Ingerowanie w tak wrażliwy organ uznawano bowiem za zbyt ryzykowne. Światowej sławy austriacki chirurg prof. Theodor Billroth z Wiednia, wielki autorytet medyczny tamtego czasu, stwierdził: „Chirurdzy, którzy podejmą próbę operowania serca, nie mogą liczyć na szacunek kolegów”. Dopiero dwa lata po śmierci Billrotha chirurg Ludwig Rehn odważył się zszyć ranę kłutą w sercu. Ale był to dopiero pierwszy krok. Minęło wiele lat, zanim kardiochirurgia rozwinęła się w pełni.
Przytrzymać pacjenta
Kolejny przypadek opisany przez van de Laara dotyczy królowej Wiktorii. Słynna brytyjska władczyni urodziła dziewięcioro dzieci. Każdy poród łączył się z ogromnym bólem, a po nim Wiktoria popadała w depresję. Stało się to przyczyną konfliktu z ukochanym mężem, księciem Albertem, który zagroził, że opuści małżonkę. Gdy w 1853 r. Wiktoria znów był w ciąży, Albert postanowił uprzedzić wypadki i wezwał lekarza, by zaaplikował znieczulenie.
Nie była to wtedy jeszcze standardowa procedura medyczna. Pierwsza operacja pod narkozą została przeprowadzona siedem lat wcześniej. 16 października 1846 r. w Massachusetts General Hospital w Bostonie dentysta William Morton kazał wdychać pacjentowi eter. Mężczyzna miał guza na szyi i Morton wyciął go, gdy chory zasnął. Wszystko przebiegło pomyślnie. Guz został wycięty, pacjent nic nie poczuł, a potem obudził się jak gdyby nigdy nic.
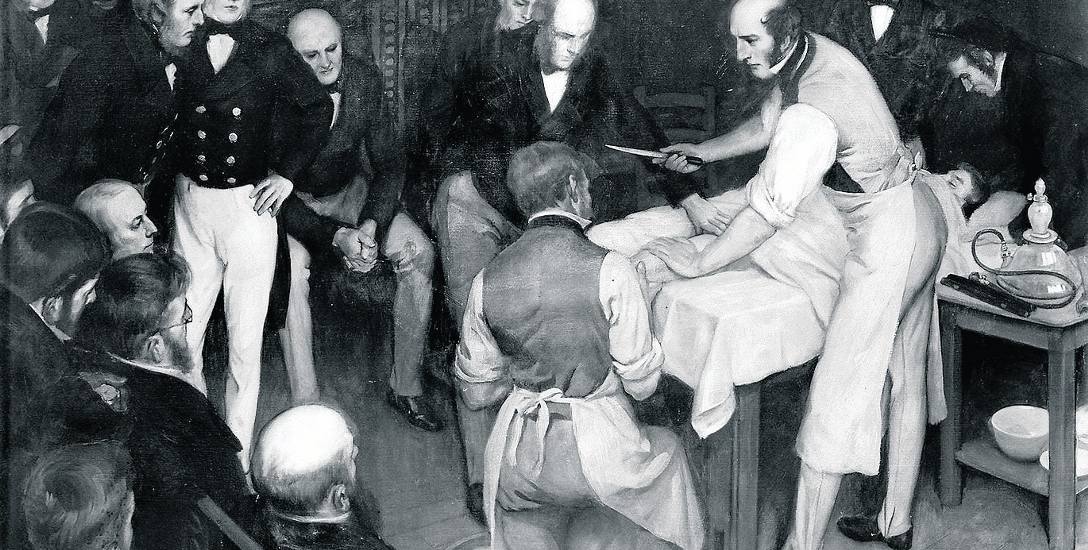
Zastosowanie znieczulenia było ogromnym krokiem w rozwoju medycyny. Dotychczas bowiem lekarze, a zwłaszcza chirurdzy, musieli operować chorych bez znieczulenia, na żywo. „Cięcie nie tylko sprawia ból, ale wywołuje też ogromne napięcie, a jeszcze większy jest strach, że się nie przeżyje zabiegu. Chirurg musiał zatem działać szybko, żeby jak najkrócej sprawiać ból, ale i dlatego, że asystenci przytrzymujący pacjenta nie dawali mu wiele czasu na zabieg” - pisze van de Laar.
W praktyce wyglądało to tak, że pacjent krzyczał i wyrywał się ze wszystkich sił, a pomocnicy lekarza przytrzymywali go i przyciskali do stołu. Gdy chirurg zdołał wykonać cięcie, krew tryskała wokoło, ochlapując wszystkich. Ból i widok krwi wywoływał u pacjenta jeszcze większe przerażenie i jeszcze gwałtowniejsze próby uwolnienia się, więc utrzymanie go stawało się jeszcze trudniejsze, a krew rozpryskiwała się jeszcze bardziej…
Przez całe wieki chirurdzy musieli operować szybko. Szybkość była cechą dobrego chirurga. Cięcia wykonywano za jednym zamachem, mocno i głęboko, żeby od razu przeciąć jak najwięcej tkanek. Potem szybko dokonywano interwencji i zamykano ranę przez zszywanie, wypalanie żelazem lub ciasne bandażowanie. Taka metoda operowania nie była dla chirurgów komfortowa (nie wspominając już o pacjentach): nie dawała zbyt dużo czasu na przyjrzenie się wnętrzu chorego, nie uwzględniała nieprzewidzianych okoliczności. Operacje były pospieszne, połączone z dużym krwawieniem i w gruncie rzeczy stanowiły loterię.
Dlatego wynalezienie znieczulenia ogólnego było tak wspaniałym rozwiązaniem. Z tym, że nie od razu. Siła ludzkiego przyzwyczajenia jest bowiem wielka. Chirurdzy nie chcieli stosować znieczulenia, uważając że jest to rozwiązanie dla partaczy, którzy nie opanowali właściwie rzemiosła i potrzebują dużo czasu. Przełomem stało się dopiero zastosowanie go przy porodzie królowej Wiktorii.
Wezwany przez księcia Alberta lekarz John Snow był medykiem amatorem, który interesował się metodami znieczulenia za pomocą eteru i chloroformu. Przyłożył do twarzy królowej chusteczkę, a następnie pipetą powoli dozował krople chloroformu. Wiktoria poczuła dużą ulgę, a skurcze macicy nie osłabły. Dziecko - chłopiec - urodziło się bez problemów, a władczyni była zachwycona działaniem znieczulenia.
Wieść o zabiegu szybko się rozniosła, a użycie chloroformu przy porodzie zyskało popularność, choć niektórzy lekarze to krytykowali. We Francji zaczęto je nazywać „l’anesthésie à la reine”. Odtąd pacjenci nie chcieli być operowani w bólu, a chirurdzy musieli się do tego zastosować. Zmienił się przebieg operacji. Lekarze mogli pracować spokojniej, nie musieli się szarpać z pacjentem, mieli więcej czasu na działanie i zastanowienie się. Tkanek nie rozcinano już głęboko za jednym zamachem, ale jedna po drugiej, a krwawienie od razu tamowano. „Anestezja była rewolucją w chirurgii” - pisze van de Laar.
Rurą do żołądka
Inną rewolucją była endoskopia. Lekarze od zawsze chcieli zajrzeć do ciała pacjenta bez rozcinania go. Rozmaitych wzierników używali już Hipokrates i inni starożytni medycy. Wszystkie te instrumenty były jednak niedoskonałe. W grudniu 1806 r. w Akademii Józefińskiej w Wiedniu zaprezentowano wynalazek lekarza Philippa Bozziniego z Frankfurtu. Połączył on świecę, wziernik i okular w jedno urządzenie, które zdaniem profesorów Akademii spisywało się świetnie.
Wynalazek Bozziniego wszedł do użytku i został potem udoskonalony przez innych lekarzy. Francuz Antonin Jean Desormeaux nazwał swoją wersję endoskopem, czyli „zaglądającym do środka”.
W 1879 r. wiedeńczyk Josef Leiter i urolog Maximilian Nitze rozwiązali problem źródła światła, przenosząc je z zewnątrz do wnętrza ciała. Opracowali mianowicie cystoskop, czyli wziernik pozwalający na oglądanie pęcherza moczowego przez cewkę moczową. Końcówkę cystoskopu tworzył rozżarzony drut chłodzony wodą. Cystoskop zdobył popularność wśród lekarzy.
W tym samym czasie w Wiedniu, w klinice wspomnianego już Theodora Billrotha, pracował Jan Mikulicz-Radecki. Razem z Leiterem zbudował on gastroskop, umożliwiający zaglądanie do żołądka. Urządzenie składało się ze sztywnej rurki o długości 65 cm i średnicy 14 mm, z układem lusterek i umieszczoną na końcu lampką. Dało się je „wprowadzić lekko aż na głębokość żołądka”. To lekkie wprowadzenie polegało w praktyce na tym, że pacjent musiał rurkę po prostu połknąć, co nie było łatwe. Dlatego pierwszą gastroskopię Mikulicz przeprowadził w 1880 r. u połykacza noży z cyrku.
Jak opisuje van de Laar, badanie rurką Mikulicza musiało być dla pacjenta strasznym doświadczeniem. Najpierw podawano mu niewielką dawkę morfiny dla znieczulenia. Potem kładziono go na stole z głową zwisającą w dół i w otwarte usta, przełyk, aż do żołądka wpychano sztywną rurkę. Do żołądka pompowano powietrze, by się rozszerzył, a następnie zapalano światło.
Mikulicz zalecał delikatność, ale zdawał sobie jednak sprawę z jej trudności, dlatego zalecał, by wcześniej lekarz poćwiczył na zwłokach przy użyciu „kija z twardego kauczuku uformowanego jak gastroskop”. W 1881 r. Mikulicz przeprowadził pierwszą operację endoskopową przepychając do żołądka kość tkwiącą w przełyku. W 1882 r. został profesorem w katedrze chirurgii Uniwersytetu Jagiellońskiego w Krakowie. Zorganizował tu nauczanie chirurgii, unowocześnił klinikę, wprowadził nowoczesne procedury, przeprowadzał nowatorskie operacje i pobudził ruch naukowy.
Jego gastroskop był ważnym krokiem w rozwoju endoskopii. Do dziś Niemieckie Towarzystwo Chirurgów przyznaje nagrodę na najlepszą pracę z chirurgii endoskopowej w uznaniu jego zasług. Endoskopia była zaś krokiem w kierunku laparoskopii, czyli operowania we wnętrzu ciała przez niewielkie otwory. Coś, co dawniej wymagało otarcia pacjenta i poważnej operacji, dziś załatwia się maleńkim nacięciem przez który wprowadza się wąskie rurki z chirurgicznymi narzędziami.
Piłą po nodze
Przez całe wieki głównym zabójcą rannych na polach bitew i w wyniku wypadków była gangrena. W zanieczyszczonej ranie pojawiały się bakterie, które wywoływały zgorzel. Ranny dostawał gorączki, a w ranie gromadziła się ropa. Drobnoustroje produkowały toksyny, które zabijały zdrowe komórki.
Zabiegiem stosowanym przez stulecia przy gangrenie była amputacja. Chirurg najpierw przecinał ostrym nożem skórę, mięśnie, ścięgna i nerwy aż do kości. Potem zeskrobywał mięśnie i błony na długość mniej więcej dłoni. Następnie piłą szybko przepiłowywał kończynę. „Wibracje zębów piły przeszywają pacjenta dosłownie do szpiku kości. Okruchy kości, krew, wymioty, mocz i pot - jeden wielki bałagan. A potem bęc, noga odpada” - pisze obrazowo van de Laar.
Kikuta nie zszywano lecz bandażowano, by sam się zagoił. Gdy krwawił przypalano go żelazem. Podczas ubiegłowiecznych wojen amputowano w ten sposób setki tysięcy kończyn. Rekord należy do Dominique’a Larreya, chirurga armii francuskiej, który po bitwie pod Sierra Negra w Hiszpanii w 1794 r. w ciągu trzech dni wykonał 700 amputacji.
Co przerwało tę makabryczną praktykę? Odkrycie angielskiego lekarza Josepha Listera, który w 1865 r. operował jedenastolatka ze złamaną przez powóz kością piszczelową. Lister zamiast odciąć nogę, spryskał mocno zanieczyszczoną ranę żrącym kwasem karbolowym, który wybił bakterie. Leczenie się powiodło, a chłopiec zachował kończynę. Tak narodziła się antyseptyka, która położyła kres gangrenie.